Гепатит С является вирусной болезнью, поражающей систему пищеварения, снижающей работы иммунной системы. Длительное время протекает без характерных проявлений, за что был прозван “ласковым убийцей”. Если не лечить заболевание вовремя, это грозит жизнеугрожающими осложнениями: раком, циррозом, внутренними кровотечениями. Гепатит С передается другим людям. Основной путь передачи — через зараженную кровь.
Как происходит инфицирование?
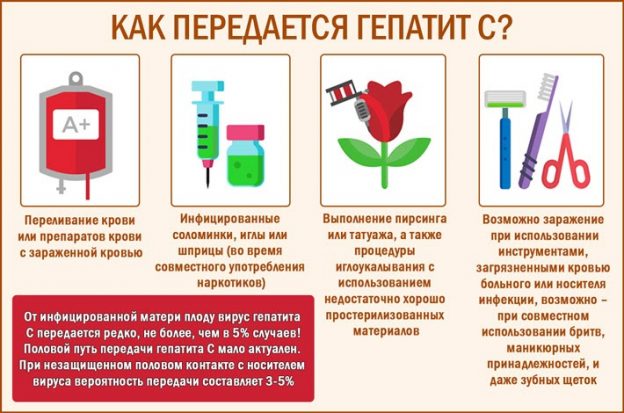
Основные источники заражения, которые передают вирус от одного человека к другому:
- введение инъекционных наркотиков общими шприцами;
- незащищенный половой контакт с носителем вируса: опасность повышается на фоне сниженного иммунитета, хронических болезней, патологий вирусного происхождения в анамнезе;
- переливание непроверенной, инфицированной крови;
- обработка ногтей, кожи нестерильными инструментами при проведении косметических процедур: косметолог, обрезной маникюр/педикюр, пирсинг, нанесение татуировок;
- применение нестерильного медицинского инструментария: стоматология, диагностические процедуры, гастроэнтерология.
В редких случаях выявляют внутриутробную передачу инфекции от матери к плоду. Возможно инфицирование во время родов. В группе риска дети, рожденные от матерей с сопутствующим ко-инфекциями: ВИЧ, СПИД.
Чаще всего гепатит выявляют у инъекционных наркоманов. В группу риска также попадают медицинские сотрудники, работники со станций переливания крови. Ситуация усугубляется, если в анамнезе есть вирус иммунодефицита человека (ВИЧ), а также другие виды вирусных гепатитов.
Как заразиться нельзя?
Инфекция не передается, ели пожать инфицированному человеку руку, обнять его, поцеловать в щеку. Заражение также не происходит в таких случаях:
- во время кашля, чихания;
- через укус комара/другого насекомого;
- воздушно-капельным путем;
- при взаимодействии со слезами, потом носителя вируса;
- при употреблении еды, которую приготовил больной человек.
Количественное содержание вируса в других биологических жидкостях, в том числе, в слюне — минимальное, гораздо ниже, чем в крови. Опасность увеличивается, если есть язвенные поражения слизистых оболочек полости рта, небольшие раны, кровоточащие десны.
Нельзя заболеть, если пользоваться бытовыми предметами: мебелью, посудой для приготовления пищи. Однако, не стоит использовать вместе предметы личной гигиены: ножницы и другие инструменты для маникюра и педикюра, бритвы, зубные щетки.
Симптомы
Врачи рекомендуют проходить обследование на вирусные гепатиты абсолютно всем людям. Первые проявления неспецифичны, по ним сложно заподозрить такую опасную болезнь. Поэтому рекомендовано проявить бдительность и не оставлять без внимания следующие проявления:
- ухудшается общее самочувствие;
- беспокоит головная боль;
- снижается работоспособность;
- наблюдаются нарушения дефекации, кал осветляется, моча темнеет;
- беспокоят приступы тошноты, рвоты;
- возникают тянущие/тупые/острые боли в правом подреберье;
- снижается аппетита, вес.
При гепатите С не проявлена желтуха — характерный симптом других видов гепатита.
Софосбувир и даклатасвир — препараты первой линии для лечения гепатита С I, II, III, IV, V генотипа. Опасное заболевание передается преимущественно через кровь, поэтому рекомендовано проявлять бдительность при посещении салонов красоты, медицинских учреждений. Если заражение произошло, приступать к терапии как можно быстрее. Благодаря новому поколению лекарств излечение возможно в 98-99% случаев. Терапия проходит под наблюдением за лабораторными показателями.